เมื่อการระบาดยังไม่จบ แนวโน้มโควิด-19 ปี ’65 เป็นอย่างไร
ภายในปีเดียว เราพบว่า โควิด-19 กลายพันธุ์ไปหลายสายพันธุ์ หากนับเฉพาะประเทศไทย ตั้งแต่ต้นปี เราพบกับสายพันธุ์ G ขยับมาเป็นสายพันธุ์อัลฟา ตามด้วยเบตา
ส่วน สายพันธุ์เดลตา ถือได้ว่าเป็นสายพันธุ์ที่ส่งผลกระทบกับระบบสุขภาพของไทยมากที่สุด ทำให้การระบาดระลอก 3 ที่เริ่มต้นขึ้นในเดือนเมษายนรุนแรงกว่าทุกรอบที่ผ่านมา
ขณะที่ สายพันธุ์โอมิครอน คือสายพันธุ์ล่าสุดที่กำลังคืบคลาน แพร่กระจายแล้วในหลายจังหวัด แล้วแนวโน้มสถานการณ์โควิด-19 ในปี 2565 จะเป็นอย่างไร ?
The Active ประมวลสถานการณ์โควิด-19 ที่เกิดขึ้นตลอดทั้งปี พร้อมความเคลื่อนไหวของสังคมที่ร่วมกันรับมือกับโรคระบาดการติดและชวนมองแนวโน้มสถานการณ์ปี 2565
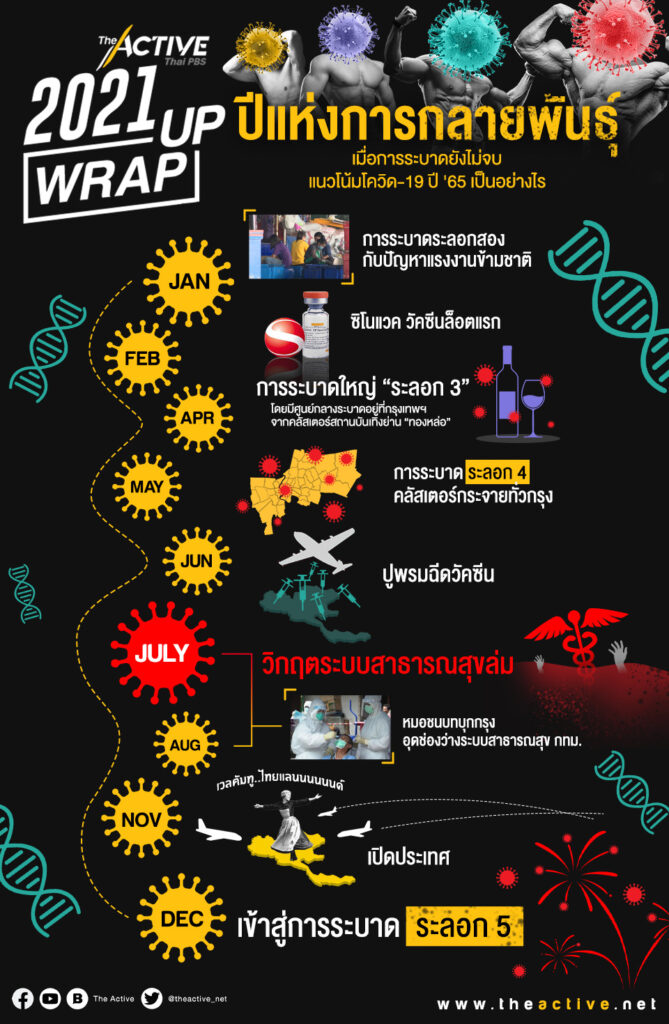
มกราคม: การระบาดระลอก 2 กับปัญหาแรงงานข้ามชาติ
ช่วงรอยต่อของปี 2563 และ 2564 การระบาดระลอก 2 เกิดขึ้นจากคลัสเตอร์ตลาดค้าส่งอาหารทะเลและโรงงานในจังหวัดสมุทรสาคร จากการตรวจสอบรหัสพันธุกรรมพบว่า เป็นสายพันธุ์ B.1.36.16 หรือที่เรียกว่าสายพันธุ์ G ซึ่งเริ่มกลายพันธุ์จากไวรัสดั้งเดิมที่พบในเมืองอู่ฮั่น ประเทศจีน
การระบาดถูกขีดวงจำกัดอยู่ภายในจังหวัดสมุทรสาครและกลุ่มแรงงานข้ามชาติ แม้ในช่วงปลายของการระบาดระลอกนี้ จะพบคลัสเตอร์ย่อย ๆ ในตลาดและชุมชนย่านปริมณฑลอยู่บ้าง แต่ก็สามารถควบคุมได้ภายในสองเดือน ขณะเดียวกัน โควิด-19 ได้ฉายให้เห็นรูปแบบการแพร่กระจายเชื้อที่เกิดขึ้นในกลุ่มแรงงานข้ามชาติ ซึ่งกลายมาเป็นประเด็นทางสังคม สะท้อนให้เห็นปัญหาการนำเข้าแรงงานไม่ถูกกฎหมาย อุปสรรคการเข้าถึงระบบสุขภาพ และสภาพความเป็นอยู่ที่แออัด ซึ่งเป็นปัจจัยสำคัญให้เกิดการแพร่เชื้ออย่างรวดเร็ว นำมาสู่ความพยายามของภาคประชาสังคมในการร่วมให้ความช่วยเหลือแรงงานเปราะบางกลุ่มนี้
- 20 ธันวาคม แรงงานข้ามชาติ ประกันสังคม และการตกหล่นในจักรวาลโควิด-19
- 22 ธันวาคม ตัวเลขขึ้นทะเบียนแรงงานข้ามชาติ ลายแทงทำงานเชิงรุก คุมโควิด-19
- 29 มกราคม “วัคซีน” ตัดวงจรระบาด “สมุทรสาคร” ?
กุมภาพันธ์: ซิโนแวค วัคซีนล็อตแรก
กระแสวิพากษ์วิจารณ์ถึงแผนการจัดหาวัคซีนของรัฐบาลที่ล่าช้า เกิดขึ้นเมื่อเกิดการระบาดในระลอกที่ 2 โดยคาดหวังวัคซีนเอสตราเซเนกา ซึ่งมีฐานการผลิตในไทย และมีแผนจะส่งมอบช่วงกลางปี แต่สถานการณ์รอไม่ได้ ในที่สุดไทยต้องปรับแผนจัดหาวัคซีนเร่งด่วน ล็อตแรกเดือนกุมภาพันธ์ เป็นวัคซีนซิโนแวคจากจีน
“ในช่วงแรกที่การระบาดดูไม่มากนัก แล้วสายพันธุ์ใหม่ยังไม่เกิดขึ้น เราก็วางแผนค่อนข้างหลวมหน่อย เพราะเราคิดว่าเรารอได้ พอเริ่มมีการระบาดหนักในประเทศ ตั้งแต่สมุทรสาครเป็นต้นมา เราก็รู้ว่าจริง ๆ แล้วเป็นความเสี่ยงสูงมาก ก็มีการปรับเปลี่ยนแผน แต่การที่เราขยับตัวช้า การจัดหาวัคซีนก็ยากขึ้นเพราะความต้องการซื้อสูง”
ศ.นพ.มานพ พิทักษ์ภากร หัวหน้าศูนย์วิจัยเป็นเลิศด้านการแพทย์แม่นยำ คณะแพทยศาสตร์ ศิริราชพยาบาล
- 18 กุมภาพันธ์“ วัคซีน” ตัดวงจรระบาด “สมุทรสาคร” ? | นับถอยหลังวัคซีนโควิด-19 เข็มแรก EP.5
- 25 กุมภาพันธ์ รู้จักวัคซีน “ซิโนแวค” วัคซีนโควิด-19 เข็มแรกของประเทศไทย
เมษายน: การระบาดใหญ่ “ระลอก 3”
การฉีดวัคซีนที่ไม่ครอบคลุม เป็นปัจจัยหนึ่งที่นำมาสู่ การระบาดระลอก 3 ช่วงเทศกาลสงกรานต์ โดยมีศูนย์กลางระบาดอยู่ที่กรุงเทพมหานคร จากคลัสเตอร์สถานบันเทิงย่านทองหล่อ เป็น สายพันธุ์อัลฟา หรือ B.1.1.7 นักวิทยาศาสตร์การแพทย์เริ่มเป็นกังวลถึงการกลายพันธุ์ในเวลาอันรวดเร็วจากสายพันธุ์ก่อนหน้าเพียง 3 เดือน
ตัวเลขผู้ติดเชื้อที่เพิ่มขึ้น และมีผู้ป่วยโควิด-19 ในโรงพยาบาลมากกว่า 2 หมื่นคน ทำให้ระบบสาธารณสุขอยู่ในความเสี่ยง แม้ในช่วงต้น หน่วยงานด้านสาธารณสุขจะยืนยันว่ารับมือไหว แต่หลังเทศกาลสงกรานต์เริ่มมีการเสนอทางเลือกในการรักษาแยกตามอาการของผู้ป่วย และการทำงานที่บ้าน ทั้ง Work From Home และ Work from Hometown เพื่อลดความเสี่ยงการระบาดในเขตเมือง
เมื่อเริ่มมีตัวเลขผู้เสียชีวิตเพิ่มขึ้น ตัวเลขสะสมเข้าสู่หลักร้อย หนึ่งในนั้นคือ ‘อาคม ปรีดากุล’ หรือ “ค่อม ชวนชื่น” ศิลปินตลกชื่อดัง ทำให้ประเด็นวัคซีนที่ล่าช้า และการเข้าสู่ระบบการรักษาอย่างยากลำบาก ถูกวิพากษ์วิจารณ์เป็นอย่างมาก ขณะเดียวกัน ก็ทำให้สังคมเกิดความตระหนักในความร้ายแรงของโควิด-19 รวมถึงผลสืบเนื่องจากการระบาดของคลัสเตอร์สถานบันเทิง ทำให้กลุ่มผู้ประกอบการเริ่มเคลื่อนไหว เพราะความไม่ชัดเจนในมาตรการและการเยียวยากลุ่มธุรกิจประเภทนี้
- 13 เมษายน 5 ความเชื่อผิด ๆ เกี่ยวกับวัคซีนโควิด-19
- 13 เมษายน ทางเลือกการรักษาในโรงพยาบาล สำหรับ “ผู้ติดเชื้อโควิด-19”
- 21 เมษายน เช็กความเสี่ยง “ระบบสาธารณสุข” รับมือโควิด-19 รอบ 3
- 25 เมษายน Work from Hometown โควิด-19 พาคนกลับบ้าน
- 27 เมษายน #Saveคนกลางคืน: ลมหายใจเฮือกสุดท้าย “ผู้ประกอบการธุรกิจกลางคืน”
- 30 เมษายน ถ้าน้าค่อมได้ฉีดวัคซีน…
พฤษภาคม: การระบาดระลอก 4 คลัสเตอร์กระจายทั่วกรุง
แม้การระบาดระลอก 3 ยังไม่สิ้นสุดลง ก็เข้าสู่ การระบาดระลอก 4 เพราะมีผู้ติดเชื้อเพิ่มขึ้นอย่างรวดเร็ว ภายหลังพบคลัสเตอร์แคมป์คนงานก่อสร้าง เป็น สายพันธุ์เดลตา หรือ B.1.617.2 เวลาเดียวกันที่จังหวัดชายแดนภาคใต้ก็พบ สายพันธุ์เบตา แม้จะอยู่ในวงจำกัดก็ตาม
สายพันธุ์เดลตาที่แพร่กระจายอย่างรวดเร็ว สร้างความเสียหายอย่างหนัก เพราะนอกจากแคมป์คนงาน ยังพบการระบาดในอีกหลายคลัสเตอร์ ทั้งชุมชนแออัด ตลาดสด และเรือนจำหลายแห่งทั่วประเทศ
การระบาดเกิดขึ้นท่ามกลางความหวังว่าประชาชนกลุ่มเสี่ยงจะได้ฉีดวัคซีนแอสตราเซเนกาที่ผลิตในประเทศไทยช่วงต้นเดือนมิถุนายน
- 10 พฤษภาคม นับถอยหลังปูพรมฉีดวัคซีนโควิด-19 ล็อตใหญ่ 16 ล้านโดส
- 18 พฤษภาคม โควิด-19 “เปิดคุก” ส่องความไม่เป็นธรรมทางสังคมและสุขภาพ
- 20 พฤษภาคม การฉีดวัคซีนเป็นวาระแห่งชาติ: “เรา” จะปลอดภัย เมื่อ “ทุกคน” ปลอดภัย
- 23 พฤษภาคม ฉายปัญหา หยุดคลัสเตอร์เรือนจำ
- 27 พฤษภาคม คนสร้างเมือง: รู้จักแรงงานจากคลัสเตอร์แคมป์คนงาน
- 28 พฤษภาคม ซิโนฟาร์ม vs ซิโนแวค: รู้จักวัคซีนจากจีน ที่ อย. ไทยให้การรับรองล่าสุด
- 30 พฤษภาคม เปิดเบื้องหลัง ปมจัดหาวัคซีนช้า จาก พ.ร.บ.จัดซื้อจัดจ้าง ฉบับปราบโกง ปี ’60
เมื่อโรคระบาด สัมพันธ์กับปัญหาปากท้องของแรงงานรับจ้างรายวัน รวมถึงชีวิตผู้คนในชุมชนแออัดที่ไร้ช่องว่างในบ้านให้รักษาระยะห่างจากการติดเชื้อ ด้วยความร่วมมือกันของภาคประชาสังคมและชุมชนคลองเตย เกิดเป็น “ศูนย์พักคอยวัดสะพาน“ พื้นที่นำร่องแห่งแรกของประเทศไทย และเป็นต้นแบบของ CI หรือ Community Isolation
ศูนย์สื่อสารวาระทางสังคมและนโยบายสาธารณะ ไทยพีบีเอส จัดเวทีสาธารณะออนไลน์ “โควิด-19 รุกคลองเตย: ช่วยชีวิต ปิดจุดเสี่ยง” เพื่อติดตามสถานการณ์การระบาดในพื้นที่ พร้อมถอดบทเรียนระบบการจัดการวิกฤตสุขภาพโดยชุมชน หลังพบว่าชุมชนเมืองและชุมชนแออัดหลายแห่งในกรุงเทพฯ ได้กลายเป็นคลัสเตอร์การระบาดใหม่ ที่เพิ่มจำนวนมากขึ้นเรื่อย ๆ
- 1 พฤษภาคม โควิด-19 รุกคลองเตย : ช่วยชีวิต ปิดจุดเสี่ยง
- 6 พฤษภาคม เดินหน้าขยาย “โมเดลคลองเตย” จัดการโรคระบาดในชุมชน
- 11 พฤษภาคม ศูนย์กักกันรอส่งตัว คลองเตย: ความเข้าใจวิถีชีวิตคนหาเช้ากินค่ำ
- 16 พฤษภาคม คุมคลองเตยได้ คุมกรุงเทพฯ ได้: ถอดโมเดลคุมระบาด “คลองเตย”
มิถุนายน: ปูพรมฉีดวัคซีน
7 มิถุนายน คือ ดีเดย์ปูพรมฉีดวัคซีนโควิด-19 ทั่วประเทศ หลังจากวัคซีนแอสตราเซเนกาส่งมอบแบบหวุดหวิด มีการเลื่อนฉีดวัคซีนกับคนที่ละทะเบียนผ่านแอปพลิเคชันหมอพร้อม จนเกิดการตั้งคำถามถึงรัฐบาลต่อการจัดซื้อวัคซีนโควิด-19 ซึ่งไม่ทันกับสถานการณ์ระบาดระลอกใหญ่ และมีผู้ติดเชื้อจำนวนมาก
ในช่วงแรกที่กลุ่มเป้าหมายวัคซีนอยู่ในกลุ่มผู้สูงอายุและกลุ่มเสี่ยง 7 โรค แต่ความไม่เชื่อมั่นทำให้มีจำนวนผู้ลงทะเบียนฉีดวัคซีนไม่มาก สวนทางกับตัวเลขผู้ติดเชื้อที่เพิ่มขึ้นอย่างรวดเร็ว ทำให้เกิดข้อเสนอปูพรมฉีดวัคซีนให้กับประชาชนในพื้นที่ศูนย์กลางการระบาดอย่างกรุงเทพฯ และปริมณฑล เพื่อตัดวงจรการแพร่เชื้อออกไปสู่จังหวัดอื่น
ขณะเดียวกัน กลุ่มอาชีพที่ไม่สามารถปฏิบัติงานที่บ้านได้ ก็ทวงถามสิทธิการเข้าถึงวัคซีน เช่น ไรเดอร์และแรงงานแพลตฟอร์มกลุ่มอื่น ๆ รวมถึงปัญหาการสื่อสารข้อมูลที่สับสนของรัฐบาล และ ศบค. ก็ถูกมองว่าเป็นอุปสรรคต่อการควบคุมโรคระบาด
- 2 มิถุนายน ปูพรมแอสตราฯ เข็มแรก 25% หยุดระบาด กทม.
- 7 มิถุนายน เข็มแรกวัคซีน | ฟังเสียงผู้สูงอายุ ฉีดวัคซีนโควิด-19
- 9 มิถุนายน เดิมพันหมดหน้าตัก “วัคซีน” หยุดระบาด “กรุงเทพฯ”
- 23 มิถุนายน “ข้อมูลสับสน” ทำไมการจัดการข้อมูลจึงสำคัญต่อการคุมระบาด | สุนิตย์ เชรษฐา
- 27 มิถุนายน ทวงวัคซีน แรงงานแพลตฟอร์ม
- 30 มิถุนายน ชะตากรรมคนจนเมือง: การคุมโรคที่ยืดเยื้อ ชนทุกชั้นอาจล้มทั้งกระดาน…
กรกฎาคม: วิกฤตระบบสาธารณสุขล่ม
เมื่อผู้ติดเชื้อมีจำนวนมากขึ้น ผู้เสียชีวิตจากโควิด-19 ซึ่งส่วนใหญ่เป็นกลุ่มเสี่ยง มีโรคประจำตัว และเป็นผู้สูงอายุก็เพิ่มจำนวนมากขึ้น จนมีคำถามถึงยุทธศาสตร์การฉีดวัคซีนแบบปูพรม หรือแบ่งโควตาตามหน่วยงาน จนต้องปรับยุทธศาสตร์วัคซีน เพื่อฉีดให้กลุ่มเสี่ยง คือ อายุ 60 ปีขึ้นไป และกลุ่ม 7 โรคประจำตัว
และเมื่อมาตรการควบคุมโรคที่ใช้อยู่ ไม่สามารถกดยอดผู้ติดเชื้อใหม่รายวันให้ลดลง แนวทางการรักษาอาการที่บ้าน หรือ Home Isolation (HI) และการรักษาด้วยฟ้าทะลายโจร ก็ถูกนำมาใช้ ขณะเดียวกัน “การล็อกดาวน์” หรือการเพิ่มความเข้มข้นของมาตรการในพื้นที่สีแดงเข้มก็ถูกนำมาใช้
ขณะเดียวกัน เกิดวิกฤตเตียงเต็ม โดยเฉพาะพื้นที่กรุงเทพมหานคร แม้รัฐบาลพยายามจัดตั้งโรงพยาบาลสนาม แต่ก็ยังไม่เพียงพอ มีผู้ป่วยโควิด-19 เสียชีวิตในที่สาธารณะ
“มาตรการหนึ่งที่สำคัญในช่วง Funeral Phase (ช่วงที่ตายจนเผาศพไม่ทัน) คือ การห้ามคนเข้าออก เพราะคุณอาจแพร่เชื้อให้คนอื่น ส่วนคนอื่นก็แพร่เชื้อให้คุณ มาตรการล็อกดาวน์เป็นมาตรการควบคุมโรคที่ได้ผล แต่ว่ามันเจ็บปวดมาก ทำลายเศรษฐกิจ ทำให้คนยากจน เด็กขาดอาหาร คนตกงาน เกิดบาดแผลในจิตใจ และมีปัญหาการเมืองที่ตามมาภายหลัง ถ้ามันไม่มีเหตุมากพอมันก็ไม่สมควร เหตุที่ว่ามากพอก็คือ ระบบสาธารณสุขล่ม”
ศ.นพ.วีระศักดิ์ จงสู่วิวัฒน์วงศ์ ประธานหลักสูตร สาขาวิชาระบาดวิทยา คณะแพทยศาสตร์ ม.อ.
- 5 กรกฎาคม สธ. ปรับแผนฉีดวัคซีน พุ่งเป้า ผู้สูงอายุ-กลุ่มเสี่ยง 80% ของวัคซีนที่ได้มา
- 5 กรกฎาคม นักระบาดวิทยาคิดอะไร? เมื่อไทยเข้าสู่ระลอก 4
- 8 กรกฎาคม ทำไมโควิด-19 “ระลอก 4” จึงน่ากังวลกว่าทุกครั้ง?
- 15 กรกฎาคม วิกฤตไวรัสกลายพันธุ์ กับวัคซีนที่ไทยมี?
- 16 กรกฎาคม ฟ้าทะลายโจร: กินน้อยไม่ได้ผล กินมากอันตราย
- 19 กรกฎาคม ป่วยโควิด-19 อยู่บ้านอุ่นใจ ไม่ต้องไปโรงพยาบาล รักษาแบบ “Home Isolation”
- 23 กรกฎาคม “ล็อกดาวน์” ทางออกเดียวของโควิด-19? : ฉากอนาคตที่เลือกได้
- 23 กรกฎาคม ไอซียูไม่พอ เสียชีวิตเพิ่ม ไทยเดินสู่จุดที่แพทย์ต้องเลือกช่วยผู้ป่วยที่มีโอกาสรอดชีวิตมากกว่า
- 25 กรกฎาคม ผู้สูงอายุติดเชื้อโควิด-19 เพิ่ม อัตราเสียชีวิต 1 ใน 10
กรกฎาคม – สิงหาคม: หมอชนบทบุกกรุง อุดช่องว่างระบบสาธารณสุข กทม.
ขณะที่ ทีมหมอชนบท มุ่งหน้าสู่กรุงเทพมหานคร ครั้งแรกในวันที่ 14 กรกฎาคม หลังประกาศภารกิจแพทย์ชนบทบุกกรุง ช่วยตรวจเชิงรุกในชุมชนแออัด กรุงเทพฯ ซึ่งเชื่อว่าจะเป็นหนึ่งในแนวทางควบคุมโควิด-19 ในช่วงที่วัคซีนยังไม่ครอบคลุม การบุกกรุงทั้ง 3 ครั้ง เป็นการสร้างโมเดลการจัดการกับโควิด-19 เชิงรุก กล่าวคือ เคลื่อนไปหนึ่งหน่วย สามารถปฏิบัติงานได้ครบกระบวนการ ทั้งการตรวจเชิงรุก ฉีดวัคซีนป้องกันสำหรับผู้ที่ยังไม่ติดเชื้อ และรับผู้ที่มีผลตรวจว่าติดเชื้อเข้าสู่กระบวนการรักษา แบบ CI และ HI กับกลุ่มผู้ป่วยที่มีอาการน้อย ช่วยพยุงระบบสาธารณสุข
- 4 สิงหาคม ตายแล้วไปไหน?: หากต้องตายเพราะโควิด-19
- 7 สิงหาคม แพทย์ชนบทบุกกรุง ตรวจเชื้อ จ่ายยา ส่งต่อรักษาทันที ใน 23 จุด ทั่วกรุงเทพฯ
- 12 สิงหาคม “ขบวนการหมอชนบท” กู้วิกฤตโควิด-19 กรุงเทพฯ
- 17 สิงหาคม วัคซีนโควิด-19 ของไทย พัฒนาไปถึงไหนแล้ว?
พฤศจิกายน: เปิดประเทศ
โควิด-19 ยังคงกลายพันธุ์ต่อเนื่อง ปลายเดือนพฤศจิกายนเริ่มมีรายงานข่าวการพบ สายพันธุ์โอมิครอน เป็นครั้งแรกในแอฟริกาใต้ ขณะที่ไทยเข้าสู่ช่วงการเปิดประเทศรับนักท่องเที่ยว
- 30 ตุลาคม เปิดประเทศ 1 พ.ย. “พร้อมไม่พร้อม?”
- 30 พฤศจิกายน เฝ้าระวังโควิด-19 สายพันธุ์ “โอมิครอน” เข้าไทย
ธันวาคม: เข้าสู่การระบาดระลอก 5
สถานการณ์การติดเชื้อขาลง ไทยเริ่มพบผู้ติดเชื้อสายพันธุ์โอมิครอนจากผู้ที่เดินทางมาจากต่างประเทศ ส่งผลให้รัฐบาลสั่งระงับการเดินทางเข้าประเทศในรูปแบบเทสต์แอนด์โกทันที เพราะแม้จะมีข้อมูลว่าสายพันธุ์โอมิครอนจะไม่ก่อโรครุนแรง แต่ก็แพร่ได้เร็วกว่าสายพันธุ์เดลตาถึง 50% ขณะเดียวกัน “วัคซีนเข็ม 3” ถูกทวงถามจากสังคม เพื่อฉีดให้ครอบคลุมกลุ่มเสี่ยงเร็วขึ้น
- 30 พฤศจิกายน “สายพันธุ์โอมิครอน” น่ากังวลจนต้องปิดประเทศหรือไม่ ?
- 3 ธันวาคม สำรวจ ต้นทุน สาธารณสุขไทย รับมือ โอมิครอน
- 9 ธันวาคม อนาคต ของ “โอมิครอน” รุนแรง หรือ รับได้?
แนวโน้มโควิด-19 ปี 2565
ไม่เพียงส่งสัญญาณว่าอาจกระทบกับภาวะเศรษฐกิจ แต่หลายฝ่ายเริ่มตั้งข้อสังเกตถึงการเตรียมพร้อมระบบสาธารณสุขรองรับสถานการณ์ในปี 2565 หลังเทศกาลปีใหม่ เพื่อไม่ให้ซ้ำรอยการระบาดที่ผ่านมา ที่พบทั้งปัญหาการส่งต่อรักษาในโรงพยาบาล และระบบการรักษาตัวที่บ้านและชุมชน
นพ.จเด็จ ธรรมธัชอารี เลขาธิการ สำนักงานหลักประกันสุขภาพแห่งชาติ ยืนยันว่า ปี 2565 เตรียมงบประมาณไว้รองรับถึง 3 หมื่นล้านบาท ถือว่าเราเตรียมไว้ก่อนเพื่อป้องกันไว้ โดยเฉพาะอย่างยิ่งหน่วยที่ต้องประสานรับผู้ป่วยเพิ่มขึ้นที่ต้องเข้าระบบ HI และ CI ก็มีการซักซ้อมไว้
ขณะที่ แพทย์ภาคเอกชน ซึ่งในช่วงการระบาดที่ผ่านมาครองสัดส่วนเตียงผู้ป่วยในกรุงเทพฯ และปริมณฑล ไว้ถึง 70-80% รศ.นพ.เฉลิม หาญพาณิชย์ นายกสมาคมโรงพยาบาลเอกชน กล่าวว่า เรายังพิสูจน์ไม่ได้ว่า เชื้อโอมิครอนหนักหรือเบา แต่ปริมาณมากแน่ เมื่อปริมาณมาก แล้วอัตราติดเชื้อเร็ว สิ่งที่เรากังวลใจในบุคลากรต้องป้องกันตัวแบบ 100% ถ้าติดเชื้อในกลุ่มบุคลากรทางการแพทย์ คนจะน้อยลงทันที เพราะฉะนั้นสถานที่ต่าง ๆ ต้องเตรียมกลับมาให้มากระดับหนึ่ง
หากย้อนดู ประวัติศาสตร์การเกิดโรคอุบัติใหม่ ในช่วงแรกจะมีความรุนแรงเพราะมนุษย์ยังไม่มีภูมิคุ้มกัน แต่หลังจากที่โรคอุบัติใหม่ระบาดไประยะหนึ่ง แม้ไวรัสจะเกิดการกลายพันธุ์ ก็จะกลายพันธุ์เพื่อให้อยู่รอดต่อในร่างกายของมนุษย์ แต่ความรุนแรงในการก่อโรคจะลดลง ไปสู่การเป็นโรคประจำถิ่น
ศ.นพ.ขวัญชัย ศุภรัตน์ภิญ ผู้อำนวยการสถาบันวิจัยวิทยาศาสตร์สุขภาพ มช. มองว่า โอมิครอน อาจจะยังไม่ถึงจุดนั้น เพราะยังมีบางรายที่มีอาการรุนแรงและเสียชีวิตได้ ถ้าสายพันธุ์ต่อไปจะอยู่รอดได้ มันก็ต้องมีความรุนแรงน้อยลงเรื่อย ๆในที่สุดจะกลายเป็นสายพันธุ์ที่ก่อโรคได้เร็ว แต่ไม่มีใครที่มีอาการรุนแรงเลย ไม่มีใครเสียชีวิต
“ถึงตอนนั้น ก็แปลว่ามันเป็นโรคที่เกิดขึ้นเป็นประจำ คนก็เริ่มมีความเคยชินเพราะถึงจะติดเชื้อก็ยังทำงานได้ ใช้ชีวิตตามปกติได้ ไม่มีใครป่วยต้องนอนโรงพยาบาล เมื่อถึงเวลานั้นก็จะกลายเป็นโรคประจำถิ่นไป”
ศ.นพ.ขวัญชัย ศุภรัตน์ภิญ ผู้อำนวยการสถาบันวิจัยวิทยาศาสตร์สุขภาพ มช.
ขณะที่ ศ.นพ.มานพ พิทักษ์ภากร หัวหน้าศูนย์วิจัยเป็นเลิศด้านการแพทย์แม่นยำ คณะแพทยศาสตร์ศิริราชพยาบาล มองว่า โควิด-19 กว่าจะไปถึงจุดนั้นคงอีกนานมาก ด้วยเหตุผลหลายอย่าง ส่วนหนึ่งเชื้อมีการกลายพันธุ์เร็วมาก เราเห็นไข้หวัดใหญ่ที่มีการระบาดอยู่ถึงแม้สายพันธุ์จะเปลี่ยนบ้าง แต่ว่าการระบาดไม่ได้ทำให้ลักษณะของการแพร่เชื้อเปลี่ยนไป ขณะที่โควิด-19 ทุกครั้งที่เกิดการระบาดของสายพันธุ์หลัก ๆ คุณสมบัติมันดีขึ้นเรื่อย ๆ มันเก่งขึ้น แพร่ได้ไวขึ้นเพราะฉะนั้นแต่ละครั้งของการระบาดของโควิด-19 เหมือนกับเรากำลังผจญกับเชื้อใหม่ ไม่ใช่เชื้อเดิม
ปี 2565 จะเข้าสู่ปีที่ 3 ของการระบาดโควิด-19 บทเรียนที่ผ่านมา ถือเป็นฐานความรู้ในการรับมือกับอนาคต แต่การกลายพันธุ์ที่ไม่หยุดนิ่งก็เป็นโจทย์ท้าทายท่ามกลางความพยายามของหลายฝ่ายที่จะหาจุดสมดุลระหว่างสุขภาพเศรษฐกิจและสังคม ที่คำตอบจะเปลี่ยนไปตามสถานการณ์ระบาด ขณะที่ประเมินกันว่า อาจต้องใช้เวลาไม่ต่ำกว่า 3 ปีนับจากนี้ โควิด-19 จึงจะเปลี่ยนผ่านไปสู่โรคประจำถิ่น
เมื่อถึงเวลานั้น วิถีชีวิตของผู้คนในโลกก็จะไม่เหมือนเดิมอีกต่อไป



