: เปลี่ยนยุทธศาสตร์วัคซีน ป้องกันระบบสาธารณสุขล่ม คนตายล้นเตียง
แม้หยุดโควิด-19 ระบาดไม่ได้ แต่ต้องหยุดคนตายให้ได้… คือ สถานการณ์จริงกับแผนตั้งรับในการระบาดระลอก 4 ของประเทศไทย
ผู้ติดเชื้อรายวัน ทำสถิติใหม่ต่อเนื่อง นับตั้งแต่พบว่ามีผู้ติดเชื้อโคโรนาไวรัสสายพันธุ์ “เดลตา” ที่มีต้นกำเนิดจากประเทศอินเดีย เมื่อ 21 พ.ค. 2564 จากแคมป์ก่อสร้างหลักสี่ วันนั้น ผู้ติดเชื้อใหม่อยู่ที่ 3,469 คน
เวลาเพียง 3 สัปดาห์ วันที่ 28 มิ.ย. เป็นวันแรกที่ไทยมีผู้ติดเชื้อใหม่ รายงานแตะหลัก 5 พันคน จากนั้นไม่นาน สายพันธุ์เดลตา กลายเป็นเชื้อไวรัสสายพันธุ์หลัก ที่ระบาดอยู่ในกรุงเทพมหานคร ที่รวมถึงปริมณฑลบางจังหวัดด้วย
8 ก.ค. 2564 ประเทศไทยมีผู้ติดเชื้อใหม่ 7,058 คน
สิ่งที่ผู้บริหารกระทรวงสาธารณสุขกังวลที่สุด หาใช่ตัวเลขผู้ติดเชื้อที่เพิ่มขึ้นต่อเนื่อง และคาดว่าอาจแตะหลักหมื่นคนในไม่ช้า ด้วยลักษณะเฉพาะตัวของไวรัสสายพันธุ์นี้ แต่คือ “ระบบสาธารณสุข” ที่ “มีขีดจำกัด” เพราะข้อเท็จจริงที่ว่า “เตียงเพิ่มได้ แต่บุคลากรแพทย์และระบบอื่น ๆ เพิ่มไม่ได้” นั่นหมายความว่า เมื่อผู้ติดเชื้อเพิ่มขึ้น ตัวเลขคนป่วยหนักและคนตาย ก็จะพุ่งทะยานตามไปด้วย
The Active รวบรวมข้อมูลสำคัญ ที่น่ากังวลมากกว่าตัวเลขผู้ติดเชื้อรายใหม่ ในวันที่ประเทศไทยเข้าสู่ระลอก 4 อย่างเป็นทางการ… แต่ก็ไม่ใช่ว่าจะไม่มีความหวังที่จะฝ่าวิกฤตเหลืออยู่… หากแต่คำถามคือ “ได้นำทุกแนวทางที่มี มาใช้อย่างสุดกำลังแล้วหรือไม่”
ประเทศไทย เข้าสู่ระลอก 4 อย่างเป็นทางการ
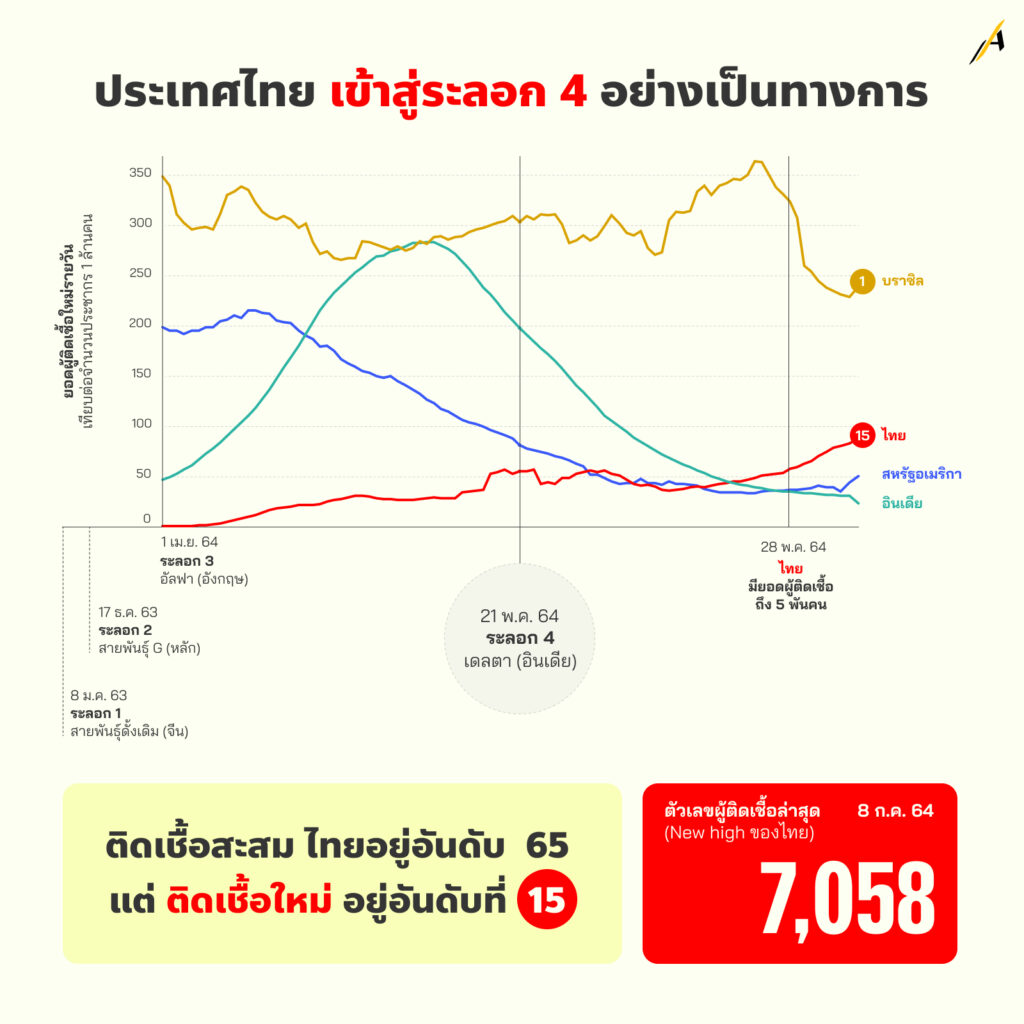
ตัวเลขผู้ติดเชื้อรายใหม่ของประเทศไทย อาจจะค่อย ๆ ไต่ระดับสูงขึ้นทีละน้อย เมื่อเทียบกับประเทศบราซิล สหรัฐอเมริกา และประเทศอินเดีย ซึ่งเป็นประเทศ 3 อันดับแรก ที่มีผู้ติดเชื้อสะสมสูงที่สุด
แต่หากดูลักษณะของเส้นกราฟจะเห็นได้ว่า ภายในเวลา 3 เดือน ทุกประเทศ เริ่มมีแนวโน้มผู้ติดเชื้อรายใหม่น้อยลง สวนทางกับประเทศไทย ที่มีผู้ติดเชื้อเพิ่มขึ้น แม้จะมีหลายแหล่งข้อมูลอธิบายได้ว่า ตัวเลขเหล่านี้ไม่อาจสะท้อนสถานการณ์ผู้ติดเชื้อจริง เช่น ในอินเดีย ที่อาจรายงานตัวเลขผู้ติดเชื้อต่ำกว่าความจริง 5 – 10 เท่า ตัวเลขที่ปรากฏเป็นเพียงยอดภูเขาน้ำแข็ง เพราะข้อจำกัดของการเตรวจเชื้อเชิงรุก
ซึ่งอาจหมายถึงสถานการณ์ในประเทศไทยด้วย…
นับตั้งแต่วันที่ 21 พ.ค. 2564 ที่พบการระบาดในประเทศไทยเป็นครั้งแรก ของไวรัสสายพันธุ์เดลตา ในกลุ่มคนงานแคมป์ก่อสร้างหลักสี่ จากนั้นตัวเลขผู้ติดเชื้อรายใหม่เพิ่มขึ้นอย่างต่อเนื่องไม่ต่ำกว่าหลักวันละ 2,000 คน กระทั่ง 28 พ.ค. ที่เป็นวันแรกที่ไทยมีผู้ติดเชื้อถึงหลัก 5 พันคน
นี่เป็น 2 ปัจจัยหลักที่ทำให้ ที่ปรึกษา ศบค. ด้านการสาธารณสุข อย่าง ศ.นพ.อุดม คชินทร รวมถึงนักการแพทย์และนักการสาธารณสุขหลายคนยืนยันตรงกันว่า ประเทศไทย เข้าสู่ระลอก 4 อย่างเป็นทางการ
แม้ระลอก 3 ที่เริ่มต้นเมื่อเดือนเมษายน ยังไม่เคยคลี่คลาย
เมื่อสายพันธุ์เดลตาครองพื้นที่ระบาด นั่นหมายความว่า “ติดเชื้อได้ง่ายขึ้น”

Delta variant หรือ โควิด-19 สายพันธุ์เดลตา ที่มีต้นกำเนิดจากประเทศอินเดีย เป็นไวรัสชนิดผันแปรทางพันธุกรรม เกิดจากการเปลี่ยนแปลงทางพันธุกรรมที่เกิดขึ้นระหว่างที่ไวรัสกำลังสร้างตัวเองซ้ำ (Replication) การกลายพันธุ์บางครั้งจะทำให้ไวรัสอ่อนแอลง แต่ในบางครั้ง ไวรัสจะมีความได้เปรียบเพิ่มขึ้น ซึ่งทำให้มันเพิ่มจำนวนขึ้นอย่างรวดเร็ว
สายพันธุ์เดลตา เป็น 1 ใน 4 สายพันธุ์ที่ควรกังวล หรือ Variant of concern (VOC) ซึ่งยกระดับมาจาก Variant of interest (VOI) ตามการแจ้งเตือนขององค์การอนามัยโลก (WHO) เมื่อ 11 พ.ค. 2564 เพราะเป็นสายพันธุ์ที่เพิ่มความเสี่ยงต่อสาธารณสุข
สายพันธุ์เดลตา (B.1.617.2) มีอีกชื่อว่า 452R.V3 เป็นสายพันธุ์ที่แพร่กระจายเร็ว นี่ทำให้เกิดการระบาดระลอกยักษ์ในอินเดีย ที่มีผู้ติดเชื้อล้นโรงพยาบาลและสถานที่เผาศพ โดยหลังการระบาดในอินเดีย สายพันธุ์เดลตา ถูกตรวจพบอีกอย่างน้อยใน 96 ประเทศ และถูกประเมินว่า ติดง่ายกว่าสายพันธุ์อัลฟา (อังกฤษ) ถึง 55% (หรือ 1.55 เท่า)
ตามการคำนวณค่า R ในงานวิจัยล่าสุดของทีมนักวิจัยจาก WHO, London School of Hygiene and Tropical Medicine และ Imperial College ระบุว่า สายพันธุ์เดลตา มีค่า R0 เป็น 1.4 เท่าของ สายพันธุ์อัลฟา ที่เริ่มระบาดในไทยเมื่อต้นเดือนเมษายน 2564 หรือช่วงต้นของการระบาดในระลอก 3
มีคำอธิบายจากแพทย์ในอินเดีย แสดงความเชื่อมโยงระหว่างสายพันธุ์เดลตากับอาการใหม่ ๆ ของโควิด-19 เช่น การสูญเสียการได้ยิน (Hearing Impairment ซึ่งไม่จำเป็นต้องถึงขั้นหูหนวก)
ขณะที่ Public Health England แถลงในเดือนมิถุนายนว่า ข้อมูลจากทั้งอังกฤษและสกอตแลนด์ แสดงให้เห็นความเสี่ยงในการต้องเข้ารับการรักษาพยาบาลที่เพิ่มขึ้น เมื่อเปรียบเทียบกับสายพันธุ์อัลฟา
นอกจากนี้ ยังมีหลักฐานอื่นแสดงให้เห็นว่าสายพันธุ์เดลตา มีแนวโน้มที่จะหลบหลีกการรักษาที่เน้นที่แอนติบอดี และมีศักยภาพที่จะเพิ่มความเสี่ยงของการกลับมาเป็นซ้ำในกลุ่มผู้ที่หายป่วยจากโควิด-19 สายพันธุ์อื่น
อธิบายง่าย ๆ แบบ ศ.นพ.อุดม คชินทร รองประธานคณะที่ปรึกษา ศบค. คือ ในช่วง 2 เดือนที่ผ่านมา ทั่วทั้งโลกมีการระบาดของสายพันธุ์เดลตา (อินเดีย) อย่างมาก แพร่กระจายถึง 96 ประเทศ สถานการณ์ในประเทศไทย เมื่อ 2 เดือนที่แล้ว มีการระบาดสายพันธุ์อัลฟา (อังกฤษ) ประมาณ 85-90% แต่ช่วงเดือนมิถุนายนถึงกรกฎาคม มีการระบาดสายพันธุ์เดลตา ภาพรวมประเทศอยู่ที่ 30% ถือว่าเร็วมาก ถ้านับเฉพาะกรุงเทพมหานคร และปริมณฑล คิดเป็น 50% ของเชื้อที่เราพบ
สายพันธุ์เดลตา มีความสามารถ คือ 1. ระบาดเร็ว โดยสายพันธุ์อัลฟาระบาดเร็วกว่าสายพันธุ์ดั้งเดิม (จีน) 60-70% แต่เดลตาระบาดเร็วกว่าอัลฟาอีก 40% จึงเป็นเหตุผลที่เราคาดการณ์ว่า 1-2 เดือน ประเทศไทยและทั่วโลก ส่วนใหญ่หรือเกือบทั้งหมดจะเป็นเดลตา เพราะกระจายเร็วมาก
2. ภาพรวมของเดลตา ไม่ได้มีความรุนแรงกว่าอัลฟา แต่มีลักษณะพิเศษ คือ ทำให้ผู้ป่วยอยู่ในภาวะที่ต้องการออกซิเจน หรือออกซิเจนในเลือดต่ำกว่าปกติเร็วขึ้น เกิดปอดอักเสบเร็วขึ้น ซึ่งสำหรับอัลฟา ใช้เวลา 7-10 วัน หลังติดเชื้อ ถึงจะพบอาการปอดอักเสบ ต้องใช้ออกซิเจน ใช้เครื่องไฮโฟลว์ (Oxygen High Flow) เครื่องช่วยหายใจ แต่เดลตา ใช้แค่เวลา 3-5 วัน ก็ต้องใช้เครื่องไฮโฟลว์ เครื่องช่วยหายใจแล้ว
“เมื่อเปอร์เซ็นต์ติดเชื้อมาก ก็มีความต้องการเตียงป่วยหนัก เตียงไอซียู ห้องความดันลบเพิ่มขึ้นด้วย จึงเห็นว่าตอนนี้เตียงเราตึงมาก โดยเฉพาะเตียงผู้ป่วยสีแดง ดังนั้น หากเราปล่อยให้เกิดเหตุการณ์นี้ไปเรื่อย ๆ ก็จะทำให้ระบบสาธารณสุขอยู่ไม่ได้”
ศ.นพ.อุดม คชินทร
และภายใน 2 เดือนนี้ เชี้อเดลตาจะกระจายทั่วประเทศ
การแพร่เชื้อเร็วและทำให้ปอดอักเสบเร็วขึ้นส่งผลอย่างไรกับระบบสาธารณสุข?
คำตอบคือ ภาระครองเตียงที่เพิ่มขึ้น โดยเฉพาะอย่างยิ่งกับผู้ป่วยอาการหนักในกลุ่มสีแดงและสีเหลือง หากคำนวณด้วยอัตรา 1.4 จากเดือนมิถุนายน 2564 ที่ประเทศไทยมีภาระครองเตียง 42,626 คนคูณวัน จะพบว่า เดือนกรกฎาคม จะมีภาระครองเตียง 59,676 คนคูณวัน เดือนสิงหาคม จะมีภาระครองเตียง 83,547 คนคูณวัน และ เดือนกันยายน 116,966 คนคูณวัน
เมื่อผู้ป่วยหนักครองเตียงมากขึ้น อัตราเตียงว่างก็น้อยลง จึงไม่มีเตียงรองรับผู้ป่วยที่ปอดอักเสบเร็วขึ้น จะเปิดโรงพยาบาลสนามไอซียูอีกกี่แห่งก็ไม่พอ
แน่นอน…ว่าตัวเลขนี้ ย่อมส่งผลต่อตัวเลขผู้เสียชีวิตด้วย
ควรรายงานตัวเลขไหน ในการสื่อสารภาวะวิกฤต? เมื่อตัวเลขผู้ติดเชื้อรายใหม่ ไม่สำคัญอีกต่อไป…
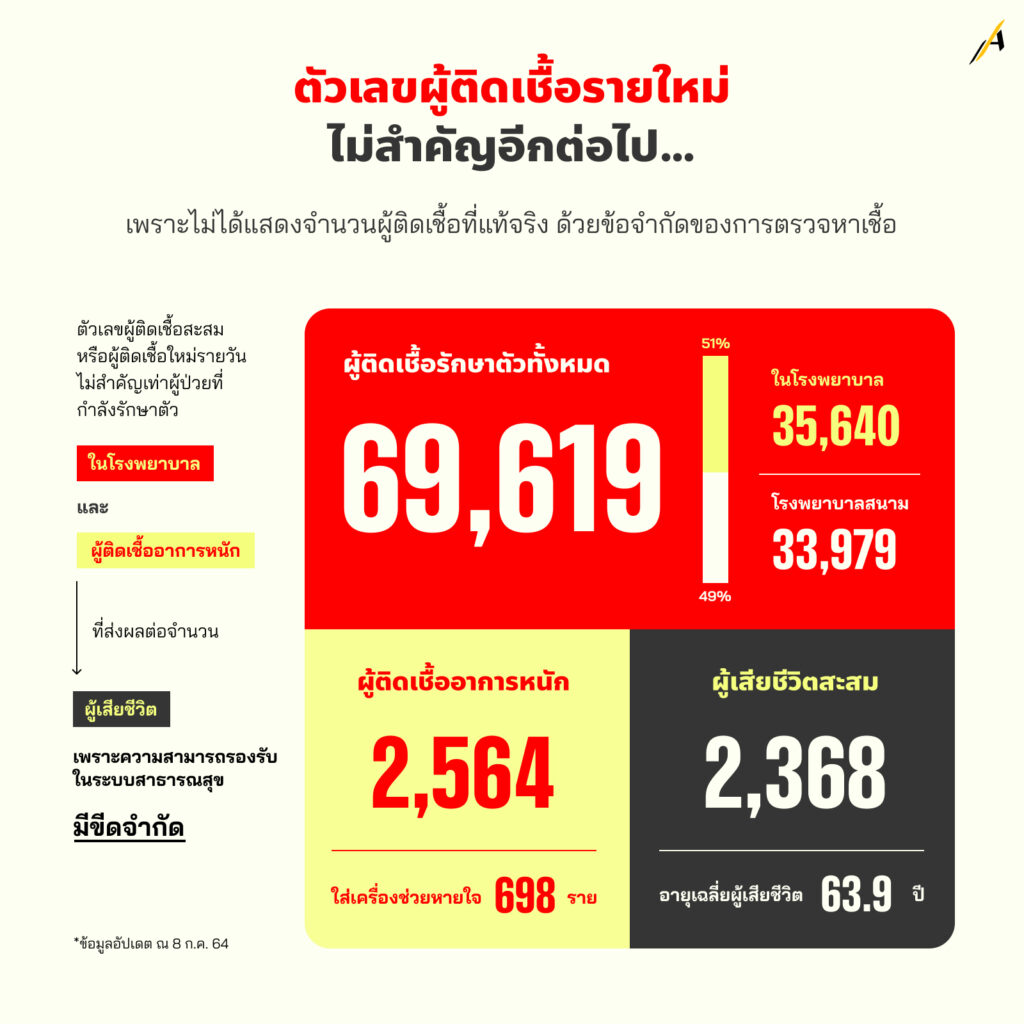
ผู้ติดเชื้อรายใหม่ 7,058 คน ที่ถูกรายงานในวันที่ 8 ก.ค. 2564 เป็นสถิติใหม่ และอาจเป็นตัวเลขที่น่าวิตกกังวลอย่างยิ่งในสถานการณ์นี้
แต่ในฐานะแพทย์นักระบาดวิทยา อย่าง นพ.คำนวณ อึ้งชูศักดิ์ ที่ปรึกษากรมควบคุมโรค มีความเห็นไม่แตกต่างจากนักระบาดวิทยาคนอื่น ๆ ว่าตัวเลขนิวไฮรายวัน ไม่ใช่สิ่งสำคัญที่สุด
กลับเป็นตัวเลขที่ถูกให้ความสำคัญน้อยมากในการรายงานสถานการณ์ประจำวันโดย ศบค. ก็คือ ผู้ติดเชื้อที่ยังรักษาตัวในโรงพยาบาล ซึ่งหมายถึงต้องใช้ทรัพยากรสาธารณสุข มากกว่าผู้ป่วยรักษาตัวในโรงพยาบาลสนาม หรือ hospitel
ยิ่งไปกว่านั้น ตัวเลขผู้ป่วยอาการหนักหรือผู้ป่วยวิกฤตต้องใช้เครื่องช่วยหายใจ (ICU) ที่มีมากกว่า 2 พันคน ที่สำคัญ…ผู้ป่วยกลุ่มนี้มีความเสี่ยงว่าอาการจะรุนแรงจนถึงขั้นเสียชีวิต มิพักต้องกล่าวถึงว่าผู้ป่วยเหล่านี้ส่งผลกระทบต่อผู้ป่วยโรคอื่น ๆ มากขนาดไหน
ทำไมนักระบาดวิทยาจึงเสนอให้มุ่งความสนใจไปที่ตัวเลขผู้ป่วยอาการหนัก?
นั่นเพราะว่าตัวเลขผู้ติดเชื้อที่ได้รับการตรวจและรายงานในแต่ละวันนั้น แม้จะมาก แต่ก็อาจยังไม่สะท้อนภาพความเป็นจริง ด้วยข้อจำกัดของการตรวจหาเชื้อหรือตรวจคัดกรองเชิงรุก ซึ่งโรงพยาบาลหลายแห่งประกาศไม่รับตรวจหาเชื้อแล้ว
อีกทั้งมีการเปิดเผยโดยแพทย์นิติเวช ประจำโรงพยาบาลรามาธิบดีเมื่อวันที่ 6 ก.ค. ว่า มีผู้เสียชีวิตจำนวนมาก ที่ตรวจพบเชื้อหลังเสียชีวิต นั่นหมายความว่าตัวเลขเหล่านี้ ไม่ได้ถูกรายงานอยู่ในกลุ่มผู้ติดเชื้อใหม่รายวัน
ขณะเดียวกัน ไม่ว่าจะค่ากลางหรือค่าเฉลี่ยของผู้เสียชีวิต บ่งบอกถึงช่วงอายุของกลุ่มเสี่ยง นั่นคือ “ผู้สูงอายุ” โดยชัดเจน แม้ว่าพวกเขาจะมีสัดส่วนการติดเชื้อไม่มาก… แต่เป็นคนกลุ่มใหญ่ที่หากติดเชื้อแล้วมีแนวโน้ม “เสียชีวิต”
การฉีดวัคซีนใน “กลุ่มเป้าหมาย” เป็นสิ่งที่ต้องทำ
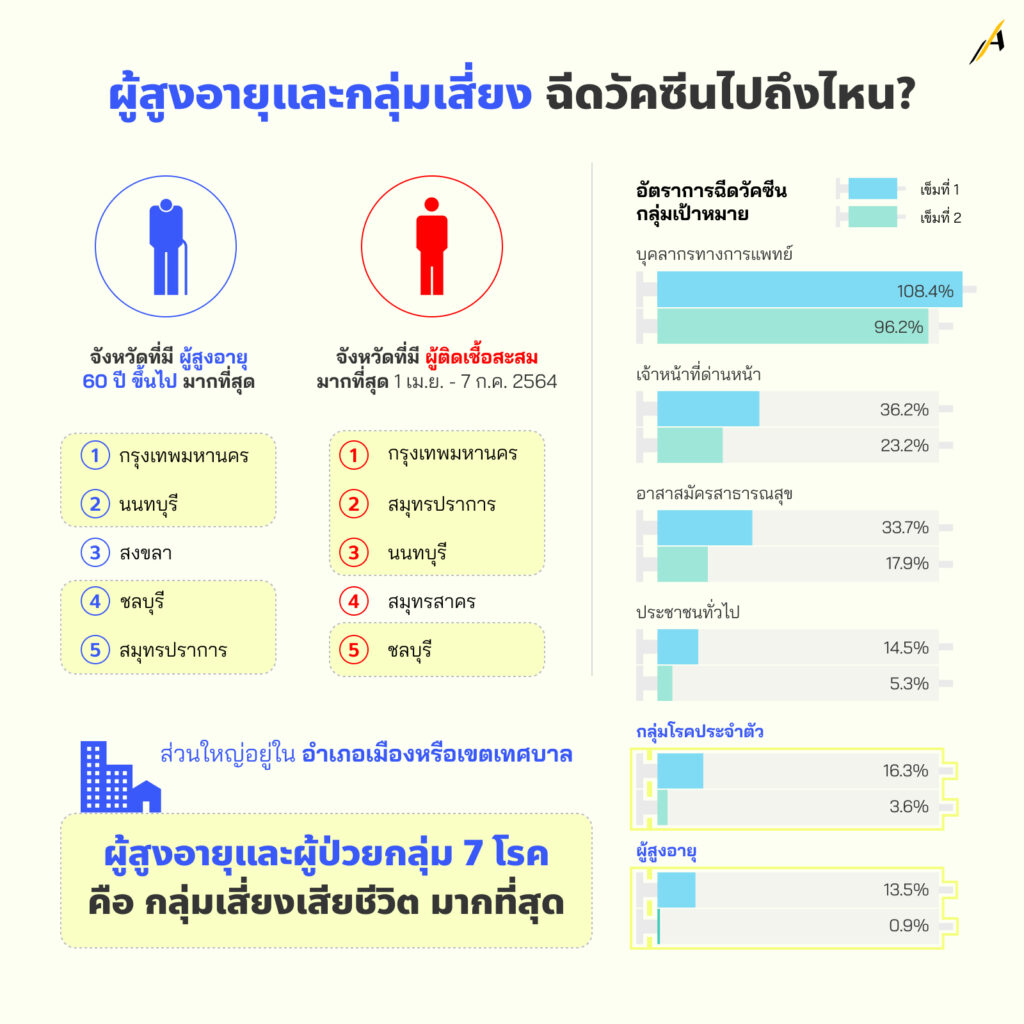
เชื่อหรือไม่? แม้ตัวเลขผู้เสียชีวิตจำนวนมาก จะอยู่ในกลุ่มผู้สูงอายุและผู้ป่วยในกลุ่ม 7 โรค แต่สัดส่วนการได้รับวัคซีน ยังน้อยมาก เมื่อเทียบกับกลุ่มเป้าหมายวัคซีนกลุ่มอื่น ๆ
จริงอยู่ว่า ในช่วงแรกของการรณรงค์ให้ผู้สูงอายุได้รับวัคซีน จากโควตาหลักแสนโดส ของวัคซีนแอสตราเซเนกา ล็อตนำเข้าจากประเทศเกาหลีใต้ และการลั่นกลองเคาะระฆังครั้งใหญ่ ว่า 7 มิ.ย. 2564 จะเป็นวันคิกออฟ ฉีดวัคซีนให้กับ 2 กลุ่มเป้าหมายหลัก
ในขั้นตอนของการจอง ต้องสร้างแรงจูงใจเป็นอย่างมาก ให้ผู้สูงอายุประสงค์จะรับวัคซีนแอสตราเซเนกา ด้วยความสมัครใจ แต่เมื่อถึงวันดีเดย์ กลับพบว่า ยุทธศาสตร์ฉีดวัคซีนที่ต้องเปลี่ยนเป็นแบบปูพรมในพื้นที่ระบาดสีแดงเข้มเพื่อสร้างภูมิคุ้มกันหมู่ กลับมาแทนที่ และทำให้ผู้สูงอายุที่ยังไม่ได้ลงทะเบียนล่วงหน้าผ่าน หมอพร้อม หมดช่องทางในการรับวัคซีน
ยังไม่นับผู้สูงอายุในต่างจังหวัด ที่ถูกเลื่อนฉีดวัคซีน แม้ลงทะเบียนล่วงหน้า เพราะ “ไม่มีวัคซีนให้ฉีด”
กรุงเทพมหานคร เป็นทั้งพื้นที่ที่มีผู้สูงอายุมากที่สุด และเป็นพื้นที่ที่มีผู้ติดเชื้อมากที่สุดด้วย หากศักยภาพการฉีดวัคซีนที่เคยทำได้สูงสุดวันละเกือบ 7 หมื่นคน (7 มิ.ย. 2564 ฉีดได้ 63,454 คน) หมายความว่า หากมีวัคซีนเพียงพอให้ฉีด จะใช้เวลาเพียง 10 วัน ในการฉีดวัคซีนให้ผู้สูงอายุที่เหลืออีกราว 6.5 แสนคน (8 ก.ค. 2564 กทม. รายงานตัวเลขผู้สูงอายุที่ได้รับวัคซีนแล้วประมาณ 4.5 แสนโดส) และหากคำนวณร่วมกับกลุ่มเสี่ยง 7 โรคประจำตัว ก็อาจเพิ่มวันฉีดอีกเพียงเล็กน้อยเท่านั้น
โมเดลเดียวกันนี้ อาจใช้ได้ในจังหวัดที่พบการติดเชื้อเป็นกลุ่มก้อนแล้ว ทั้งปริมณฑล 5 จังหวัด และจังหวัดชายแดนภาคใต้ ที่สถานการณ์การระบาดของไวรัสสายพันธุ์เดลตา เริ่มครองพื้นที่การระบาด หรืออาจทยอยฉีดในกลุ่มเป้าหมาย ทุกจังหวัดทั่วประเทศ แต่อาจต้องใช้เวลา 2-3 เดือน จึงจะครอบคลุมกลุ่มเป้าหมายทั้ง 15 ล้านคน
ทำอะไรได้บ้าง ในสถานการณ์นี้
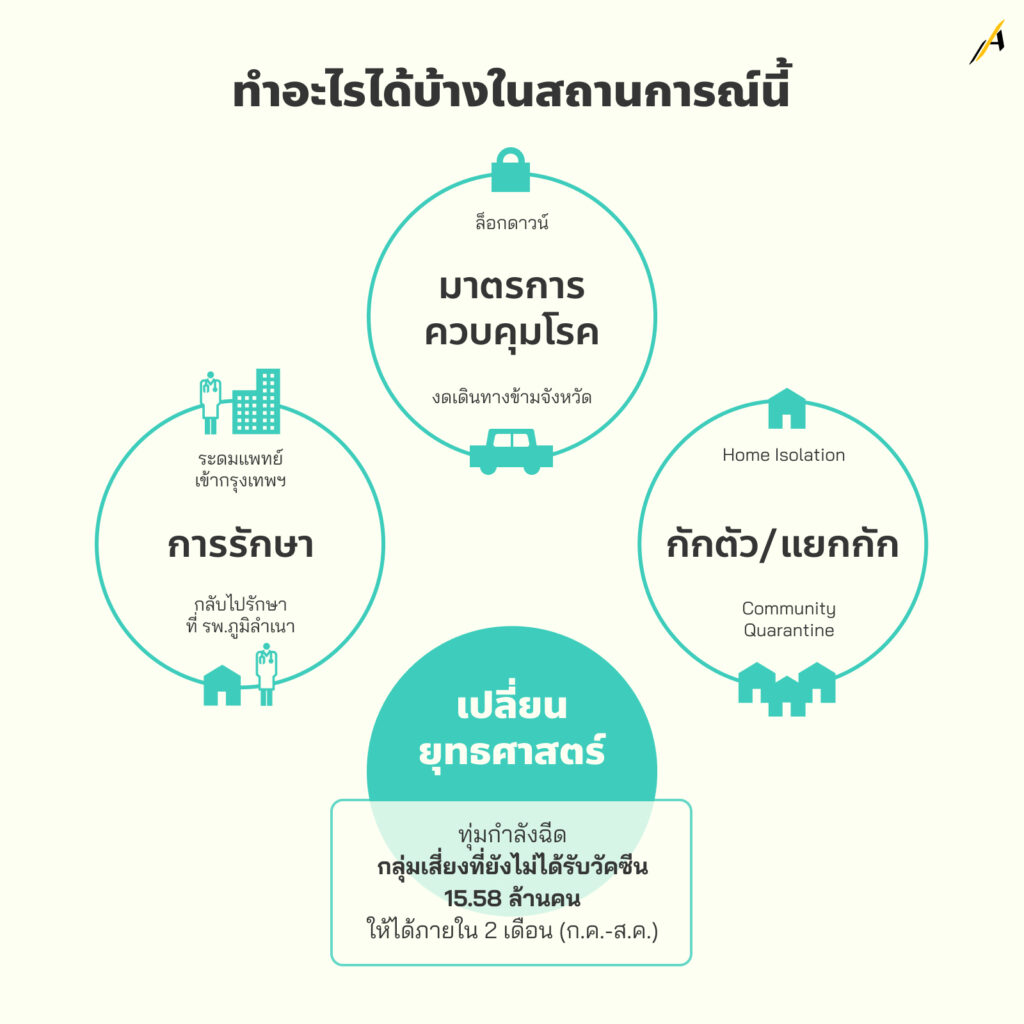
ทั้งมาตรการตั้งรับและมาตรการควบคุมโรค ในระบบสาธารณสุข ได้ถูกทยอยประกาศใช้มาอย่างต่อเนื่อง นับตั้งแต่เดือนเมษายน ตามแต่ความเข้มข้นของจำนวนผู้ติดเชื้อ และลักษณะกิจกรรมของประชาชน ทั้งการเลื่อนเปิดเทอม งดการเรียน on site การปิดสถานที่ต่าง ๆ ห้ามรับประทานอาหารที่ร้าน และการปิดแคมป์คนงาน ซึ่งเป็นมาตรการล่าสุดเมื่อ 28 มิ.ย. ที่ผ่านมา
ระหว่างนี้ มีความพยายามเสนอแนวทางอย่างการทำ Home isolation หรือการแยกกักตัวผู้ป่วยเพื่อรักษาตัวที่บ้าน และเริ่มนำมาใช้จริง ประกอบกับการเตรียมพร้อมระบบรองรับด้านการแพทย์ และการใช้ยาฟ้าทะลายโจรในกลุ่มผู้ป่วยไม่แสดงอาการ หรือผู้ป่วยสีเขียว
หรือแนวทางอย่าง Community Quarantine ซึ่งมีต้นแบบจาก “คลองเตยโมเดล” ก็ถูกนำมาใช้อย่างจริงจังใน 17 ชุมชนทั่วกรุงเทพฯ หวังช่วยลดภาระทางการแพทย์และสาธารณสุข ควบคู่ไปกับการดูแลเรื่องอาชีพปากท้องของคนในชุมชนเมือง
แม้แต่ ความร่วมมือร่วมใจ ด้วยการระดมแพทย์จากต่างจังหวัด หรือแพทย์ในพื้นที่ที่พบการระบาดน้อย เข้ามาช่วยรับมือในเขตพื้นที่สีแดงเข้มอย่างกรุงเทพฯ เพราะเมื่อผู้ป่วยอาการหนักหรือวิกฤตเพิ่มขึ้น มีความจำเป็นต้องพึ่งพาบุคลากรทางการแพทย์เพิ่มขึ้นตามไปด้วย
ความร่วมมือนี้ ยังรวมไปถึงการใช้ทรัพยากรของโรงพยาบาลในต่างจังหวัด เพื่อรองรับผู้ป่วยติดเชื้อจากกรุงเทพฯ ที่ประสงค์จะกลับไปรักษาตัวในโรงพยาบาลภูมิลำเนา ด้วยเหตุผลหลัก คือ หาเตียงรักษาในกรุงเทพฯ ไม่ได้ และ ถูกพักงาน เลิกจ้างจากสถานการณ์ระบาด
ทั้งหมดนี้ เป็นความพยายามใช้มาตรการต่าง ๆ มาช่วย หวังกดจำนวนผู้ติดเชื้อรายวันให้ลดลง…แต่ผ่านมาเกือบ 4 เดือน ดูเหมือนไม่เป็นเช่นนั้น
ตัวเลขผู้ติดเชื้อที่ทะยานขึ้นตั้งแต่ต้นเดือนกรกฎาคม 2564 ทำให้เกิดข้อเสนอ แนว ๆ “กึ่งล็อกดาวน์” ที่คาดว่าเตรียมเสนอในที่ประชุม ศบค. เพื่อหยุดความเสี่ยงผู้ป่วยล้นระบบสาธารณสุข อย่างน้อยก็ในกรุงเทพฯ และปริมณฑล อย่างน้อย 2 สัปดาห์ เช่น 1) จำกัดการเดินทางของประชาชน อย่างการ Work from Home ให้ได้มากที่สุด งดการรวมกลุ่ม งดเดินทางข้ามจังหวัด 2) ปรับแผนกระจายวัคซีนไปต่างจังหวัด และระดมการฉีดวัคซีนที่มีอยู่ให้กลุ่มผู้สูงอายุและโรคเรื้อรัง ใน กรุงเทพฯ และปริมณฑล 3) จัดช่องทางด่วนในการตรวจและรักษาให้กลุ่มผู้สูงอายุ ผู้มีโรคประจำตัว และโรคเรื้อรัง
4) ให้ประชาชนทุกคน เน้นมาตรการป้องกันส่วนบุคคล หรือ DMHTT เช่น สวมหน้ากากอนามัย งดการคลุกคลีใกล้ชิดหรือรับประทานอาหารร่วมกัน ทั้งในที่บ้าน สถานที่ทำงาน
และ 5) เน้นย้ำทุกหน่วยงาน และผู้ประกอบการ เรื่องมาตรการป้องกันส่วนบุคลลในสถานประกอบการสถานที่ทำงาน
ภาพอนาคต หากจะทำให้ตัวเลขผู้ป่วยหนักหรือเสียชีวิตลดลง
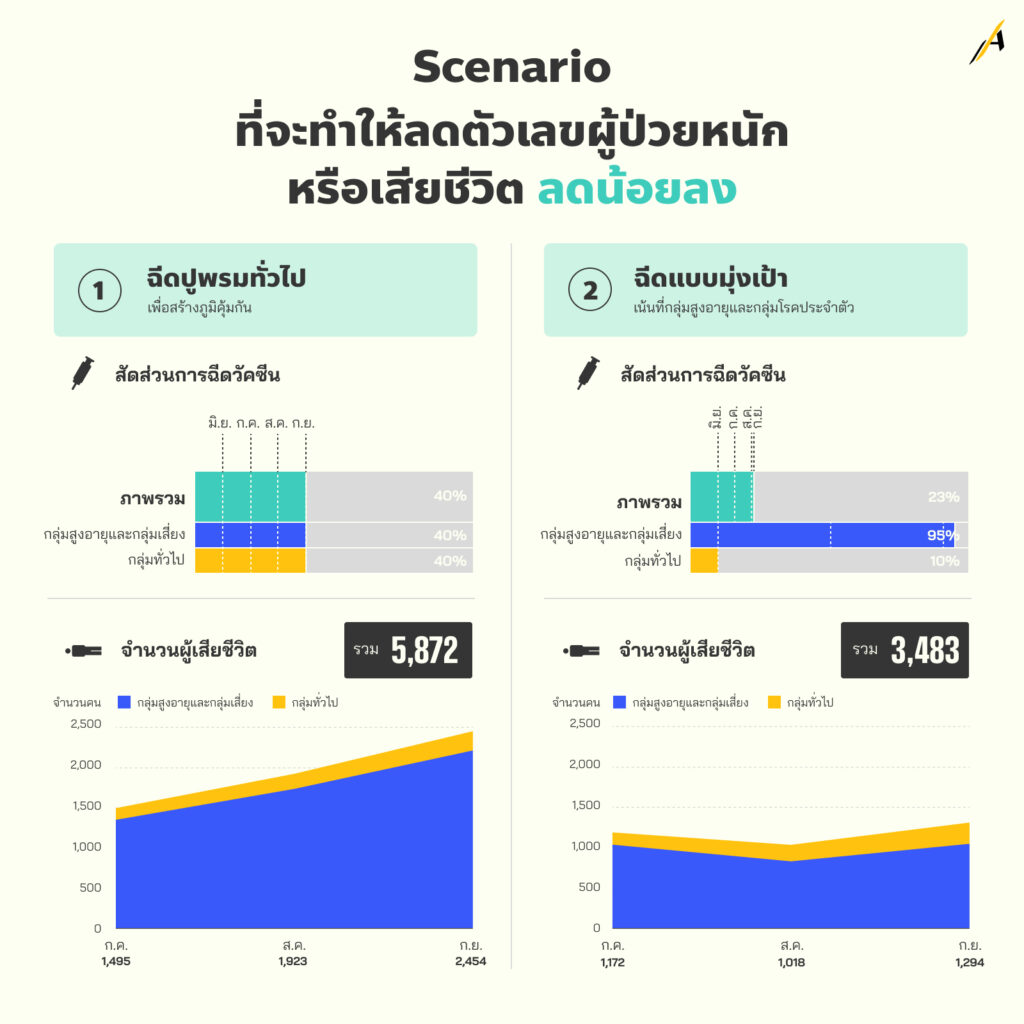
คณะที่ปรึกษากรมควบคุมโรค พยายามส่งข้อเสนอเชิงยุทธศาสตร์การฉีดวัคซีนเพื่อรับมือวิกฤตโควิด-19 สายพันธุ์เดลตาให้นายกรัฐมนตรี ในฐานะผู้อำนวยการ ศบค. ‘เปลี่ยนนโยบายการฉีดวัคซีน’ ระบุว่า ทางเลือกที่ควรทำอย่างยิ่งในเวลานี้ คือ ยุทธศาสตร์วัคซีนแบบ มุ่งเป้าสองระยะ คือ #ระยะแรก ลดการป่วยตายและภาวะวิกฤตเตียงผู้ป่วยอาการหนัก ซึ่งพบว่าข้อมูลร้อยละ 90 เกิดในผู้สูงอายุและกลุ่มเสี่ยง 7 โรค จากนั้น ตามด้วยการฉีดในกลุ่มประชากรทั่วไป
โดยระยะแรก สองเดือนจากนี้ นับตั้งแต่กรกฎาคม ถึงเดือนสิงหาคม ให้ทุกจังหวัดเร่งค้นหาและฉีดวัคซีนให้ผู้สูงอายุและกลุ่มเสี่ยง 7 โรคที่ยังไม่ได้วัคซีนอีก 15 ล้านคน ซึ่งหมายความว่าจะลดการตายได้ถึง 4,000 คน และทำให้ภาระการครองเตียงผู้ป่วยอาการหนักและวิกฤต ให้อยู่ในระดับเดียวกับเดือนมิถุนายน
#ระยะสอง เร่งฉีดกลุ่มประชากรทั่วไปในเดือนกันยายนถึงสิ้นปี 2564 โดยให้ความสำคัญกับกลุ่มอายุ 40-59 ปีก่อน และตามด้วย 18-39 ปี เพราะจะลดการเจ็บหนักและตายได้ดีกว่าการฉีดแบบไม่เลือกกลุ่มอายุ และจะตรงกับไตรมาสที่ 4 ที่ประเทศไทยจะมีวัคซีนอีกหลายชนิดและมีปริมาณเพิ่มขึ้น ที่หมายถึงการสร้างภูมิคุ้มกันหมู่ที่จะตามมา
ตามตารางแนบท้ายของข้อเสนอยุทธศาสตร์ฯ อธิบายให้เห็นความแตกต่างว่า หากยังใช้ยุทธศาสตร์ฉีดปูพรมแบบเดิม โดยไม่เน้นไปที่ผู้สูงอายุ ภายใน 3 เดือน (ก.ค. – ก.ย.) จะมีผู้เสียชีวิตเพิ่ม 5,872 คน และมีภาระเตียงของผู้ป่วยอาการหนักและวิกฤต ถึง 260,189 คนคูณวัน แต่หากเลือกใช้ยุทธศาสตร์ตามข้อเสนอ ผู้เสียชีวิตจะเพิ่ม 3,483 คน และมีภาระเตียงลดลงเหลือประมาณ 123,941 คนคูณวัน ซึ่งระบบสาธารณสุขยังพอรับได้
Scenario แรก: ฉีดแบบปูพรม หลายวัตถุประสงค์ ความครอบคลุมของวัคซีนในกลุ่มเสี่ยงขึ้นช้า เดือนละ 10%
| มิถุนายน | กรกฎาคม | สิงหาคม | กันยายน | รวมค่าเฉลี่ย 3 เดือน | |
| อัตราการตาย | 992 | 1,495 | 1,923 | 2,454 | 5,872 |
Scenario ที่สอง: ฉีดวัคซีนมุ่งเป้าหลุ่มผู้สูงอายุและกลุ่มเสี่ยง ให้ได้ความครอบคลุมร้อยละ 50 และ 90 ภายใน 2 เดือน
| มิถุนายน | กรกฎาคม | สิงหาคม | กันยายน | รามค่าเฉลี่ย 3 เดือน | |
| อัตราการตาย | 992 | 1,172 | 1,018 | 1,294 | 3,483 |
คณะที่ปรึกษากรมควบคุมโรค ทิ้งท้ายว่า ยุทธศาสตร์นี้ ไม่ต้องเพิ่มเม็ดเงินงบประมาณแต่อย่างใด แต่ต้องเน้นการสื่อสารสาธารณะและการเข้าถึงกลุ่มเป้าหมายอย่างเจาะจง ถึงตัว การติดตามผล และครอบคลุมเฉพาะกลุ่มสูงอายุทั้งประเทศ และรายจังหวัด โดยเชื่อว่าจะเป็นหนทางหนึ่งที่จะช่วยนำพาประเทศฝ่าวิกฤตได้
เมื่อทำทุกอย่างขั้นต้นอย่างดีที่สุดแล้ว ขอให้การฟูลล็อกดาวน์ เป็นทางเลือกสุดท้ายในเวลานี้
ในทางกลับกัน หากรัฐบาลเลือก ฟูลล็อกดาวน์ แต่ยังใช้วืธีรับมือแบบเดิม ไม่ใช้วัคซีนให้เป็นประโยชน์ จะเกิดความเสียหายทั้งต่อระบบสุขภาพ ชีวิตคน และด้านเศรษฐกิจอย่างประเมินค่าไม่ได้เลย
อ้างอิง
- WHO Coronavirus (COVID-19) Dashboard
- From Alpha to Delta, Why Virus Mutations Cause Alarm
- Increased transmissibility and global spread of SARS-CoV-2 variants of concern as at June 2021
- กรมการปกครอง กระทรวงมหาดไทย
- ศูนย์ปฏิบัติการฉุกเฉินด้านการแพทย์และสาธารณสุข กระทรวงสาธารณสุข
- ด่วน!พบเจ้าของแพกุ้งติดโควิด สมุทรสาครลุยล้างตลาด
- คลัสเตอร์ทองหล่อ โควิดสายพันธุ์อังกฤษ ระบาดแรงเร็ว 1.7 เท่า
- กทม.เตรียม 17 ศูนย์พักคอยรองรับผู้ป่วยโควิด-19 กว่า 2,560 เตียง
- สธ. ปรับแผนฉีดวัคซีน พุ่งเป้า ผู้สูงอายุ-กลุ่มเสี่ยง 80% ของวัคซีนที่ได้มา


