หลังการแก้ไขประมวลกฎหมายยาเสพติดให้ “ผู้เสพคือผู้ป่วย” เมื่อปี 2564 นำมาสู่การร่างกฎกระทรวงสาธารณสุข (สธ.) ว่าด้วยการครอบครองยาบ้า ซึ่ง สธ. และคณะกรรมการป้องกันและปราบปรามยาเสพติด (ป.ป.ส.) มีความเห็นตรงกันว่าใช้เกณฑ์ถือครองขั้นต่ำกว่า 5 เม็ดถือเป็น “ผู้เสพ”
นั่นหมายความว่าหากใครถือครองยาบ้าต่ำกว่า 5 เม็ด ก็จะไม่ผิดกฎหมาย ไม่ต้องรับโทษอาญา แต่ นพ.ชลน่าน ศรีแก้ว รัฐมนตรีว่าการกระทรวงสาธารณสุข บอกว่าต้องอยู่บนเงื่อนไข 3 ข้อ นั่นคือ 1. สมัครใจรักษา 2. เข้าสู่กระบวนการรักษาจนครบ และ 3.ได้รับการรับรอง โดยย้ำถึงเจตนาของกฎหมาย มุ่งการบำบัดรักษาเพราะเห็นแล้วว่ามาตรการป้องกัน และปราบปรามอย่างเดียวไม่ได้ผล
ปัจจุบันนโยบายการแก้ไขปัญหายาเสพติดของรัฐบาลประกอบไปด้วย 3 เรื่องใหญ่ คือ 1. การป้องกัน 2. การปราบปราม และ 3. การบำบัดรักษาฟื้นฟู ซึ่งเป็นส่วนการรับผิดชอบของกระทรวงสาธารณสุข
สำหรับที่มาของแนวคิดผู้เสพคือผู้ป่วย มาจากสถานการณ์ราชทัณฑ์ไทยที่ต้องเผชิญปัญหานักโทษล้นคุกมาตลอดช่วงกว่า 10 ปีที่ผ่านมา มีจำนวนผู้ต้องขังในเรือนจำที่มากเป็นอันดับ 6 ของโลก ส่วนใหญ่เป็นนักโทษคดียาเสพติดถึง 75%
ย้อนไปในยุค อนุทิน ชาญวีรกูล เป็นรัฐมนตรีว่าการกระทรวงสาธารณสุขคนก่อน เคยมีแนวคิดกำหนดให้ผู้มียาบ้าเพียงเม็ดเดียวถือเป็น “ผู้ค้า” แต่ก็ถูกคัดค้านจากนักวิชาการว่าจะยิ่งเพิ่มผู้ต้องหาคดียาเสพติดเข้าไปในคุกอีกเป็นจำนวนมาก และเป็นการผลักภาระทางการพิจารณาไปที่ตำรวจและศาล
ขณะที่ นพ.ชลน่าน รัฐมนตรีว่าการกระทรวงสาธารณสุข คนปัจจุบัน ปักธง “นโยบายผู้เสพคือผู้ป่วย” และจะต้องเพิ่มศักยภาพสถานบำบัดรองรับผู้เสพยา เป็นนโยบาย Quick Win ของกระทรวงสาธารณสุข สร้าง 1 จังหวัด 1 มินิธัญญารักษ์ในโรงพยาบาลชุมชน
‘การบำบัด’ แก้ปัญหายาเสพติดได้จริงไหม ?
“เชื่อว่าถ้าเราให้โอกาสคนกลับเข้าสู่สังคมโดยผ่านกระบวนการบำบัดอย่างดี ก็จะเป็นการแก้ปัญหาที่น่าจะได้ผล” นพ.ชลน่าน คาดหวังว่าการบำบัดจะช่วยตัดวงจรยาเสพติดได้
แต่การบำบัดผู้เสพยาไม่ใช่เรื่องใหม่ มีในสังคมไทยมานานแล้ว พร้อมกับคำถามว่าการบำบัดมีประสิทธิภาพไม่ให้กลับไปเสพซ้ำได้มากแค่ไหน? เพราะที่ผ่านมาหลังพ้นไปจากการบำบัดกลับไปอยู่ในชุมชน ยังคงพบว่าเป็นปัญหาวนเวียน
ชุมชนแห่งหนึ่งในกรุงเทพมหานคร เป็นพื้นที่สีแดงมีปัญหายาเสพติดที่ยังไม่สามารถปราบปรามได้ หลายหลังคาเรือนที่นั่นมีสมาชิกในครอบครัวที่เป็นผู้เสพยา หนึ่งในนั้นคือ หญิงวัย 64 ปี ลูกของเธอเกือบทุกคนติดยาเสพติดยกเว้นคนโตซึ่งเป็นผู้พิการ เธอยอมรับว่าเคยส่งลูกไปบำบัดด้วยตัวเองและเคยปล่อยให้ตำรวจจับลูกที่เสพยาเข้าคุกแต่เมื่อกลับออกมาก็เสพซ้ำ เธอบอกว่า
“นโยบายผู้เสพคือผู้ป่วยอาจจะไม่ได้ช่วยปราบปรามยาเสพติดเท่าไหร่นัก หากผู้ขายยังมีอยู่”


ผู้คนที่เดินไปเดินมาปะปนอยู่ในชุมชนแห่งนี้ มีผู้เสพยารวมอยู่ด้วย ชายคนหนึ่ง ลักษณะเป็นคนเร่ร่อน เก็บของเก่าขาย ยอมรับว่าเคยถูกส่งไปบำบัดในโรงพยาบาลธัญญารักษ์ จ.ปทุมธานี เป็นเวลา 1 เดือน แต่เมื่อกลับมาอยู่ในชุมชนแห่งเดิม เพียงได้กลิ่นเพื่อนบ้านเสพยาก็เกิดอาการอยากและกลับไปเสพซ้ำ ขณะที่การซื้อยาก็หาได้ง่าย มีผู้ขายแบ่งตามโซนและมีราคาถูกเพียงเม็ดละ 20 บาท โดยเขาจะซื้อมาเสพครั้งละ 2 เม็ด

ณัฐวุฒิ ชิตชวนจิต เครือข่ายสมาคมเพื่อผู้บกพร่องทางจิต ซึ่งทำงานขับเคลื่อนเพื่อให้ผู้ป่วยจิตเวชที่ตกหล่นในชุมชนเข้าถึงการรักษา บอกว่าชุมชนส่วนใหญ่จะมีลักษณะไม่พร้อมในการรองรับผู้เสพ เพราะแต่ละคนต้องทำมาหากิน แต่ก็ไม่ได้คัดค้าน “ผู้เสพคือผู้ป่วย” แต่อยากตั้งคำถามว่า สถานบำบัดฯ มีประสิทธิภาพและความพร้อมมากน้อยแค่ไหน เพราะที่ผ่านมาพบกรณีตำรวจจับไปพูดคุยสอง 1-2 ชั่วโมง ก็ปล่อยกลับเข้าชุมชนเหมือนเดิม กลายเป็นความขัดแย้งระหว่างระหว่างผู้เสพและคนในชุมชน และสร้างความหวาดกลัว
จากคำบอกเล่าของคนในชุมชนก็พอจะเห็น ความท้าทายของประสิทธิภาพในการบำบัดผู้เสพยา ซึ่งสอดคล้องกับข้อมูลจากสถาบันบำบัดรักษาและฟื้นฟูผู้ติดยาเสพติดแห่งชาติบรมราชชนนี (สบยช.) ปี 2566 มีจำนวนผู้เข้ารับการบำบัดราว 186,104 คน ในจำนวนนี้กลับไปเสพซ้ำถึง 107,183 คน หรือ คิดเป็น 57% เรียกได้ว่าเกินครึ่งที่ออกจากสถานบำบัดฯ แล้วก็กลับมาเสพซ้ำ

รพ.ธัญญารักษ์ ต้นแบบบำบัดผู้เสพยา สู่… “มินิธัญญารักษ์”
ตามหลักการแพทย์ “ผู้ป่วยจิตเวช” เหมือนป่วยเป็นโรคเรื้อรังที่ต้องรักษาอย่างต่อเนื่องโดยเฉพาะอย่างยิ่ง “ผู้ป่วยจิตเวชจากยาเสพติด” ยิ่งมีโอกาสที่จะกลับไปเสพซ้ำกระบวนการในการบำบัดจึงมีทั้งในส่วนของ “การรักษา” และ “การฟื้นฟู” ซึ่งเป็นกระบวนการทางสังคมเพื่อให้กลับเข้าไปสู่ในชุมชนแล้วก็ไม่ให้เสพซ้ำ

โรงพยาบาลธัญญารักษ์ จ.ปทุมธานี เป็นสถานที่บำบัดผู้เสพยาที่ใหญ่ที่สุดของไทย มีศักยภาพรองรับได้ 600-700 เตียง มีผู้ป่วยหมุนเวียนไม่ขาด ขณะที่ผู้ป่วยจิตเวชที่ไม่สามารถเข้ารับการฟื้นฟูได้ จะถูกส่งต่อไปยังโรงพยาบาลเฉพาะทางด้านจิตเวช เช่น โรงพยาบาลศรีธัญญา หรือ โรงพยาบาลสมเด็จเจ้าพระยา
กระบวนการรักษาเริ่มจากการจำแนกระดับความรุนแรงของอาการป่วย ซึ่งผู้ป่วยจากการใช้ยาเสพติดหลายคนมักมีอาการคลุ้มคลั่งหลังเข้ารับการบำบัดในระยะแรก การใช้ยาฉีดเพื่อระงับอาการทางจิตเป็นสิ่งที่ได้ผลมากที่สุด

ลักษณะของหอผู้ป่วยที่นี่จะแตกต่างจากหอผู้ป่วยโรคอื่น มีการล็อกประตูอย่างแน่นหนาสองชั้น เพื่อป้องกันผู้ป่วยหลบหนีจากการบำบัด

การบำบัดอาการป่วยจิตเวชจากยาเสพติดใช้เวลาเป็นเดือน ในระยะแรกเน้นบำบัดด้วยการใช้ยาเพื่อลดความต้องการใช้สารเสพติด ระยะเวลาในการรักษาจะมากหรือน้อยต่างกันไปขึ้นอยู่กับแต่ละบุคคล แต่ภายหลังจากที่ผู้ป่วยอาการดีขึ้นจะเข้าสู่กระบวนการ “ฟื้นฟู”
กระบวนการการฟื้นฟูจะเน้นที่การพูดคุย แสดงออกถึงการรับฟัง และเข้าใจ พร้อมเน้นฝึกอาชีพเพื่อให้สามารถกลับไปอยู่ร่วมกับชุมชนและสังคมได้ ลดปัจจัยเสี่ยงที่จะกลับไปเป็นผู้เสพซ้ำ
ปัจจุบัน “โรงพยาบาลธัญญารักษ์” มีจำนวน 6 แห่ง กระจายอยู่ในทุกภาค ซึ่งยังไม่เพียงพอที่จะรองรับ ดังนั้น นโยบาย “1 จังหวัด 1 มินิธัญญารักษ์” จะนำรูปแบบการบำบัดจากที่นี่ไปปรับใช้ โดยการตั้งหอผู้ป่วยแยกออกมาอยู่ในโรงพยาบาลชุมชน และสามารถรับผู้ป่วยจากการเสพยาเป็นผู้ป่วยในได้ เพื่อให้การรักษาทั้งแบบระยะกลางและระยะยาว
สถานที่บำบัดมีเพียงพอ กับจำนวนผู้เสพ ?
เมื่อเปรียบเทียบจำนวนผู้เสพยา กับจำนวนเตียงในสถานบำบัดฯ จากการให้สัมภาษณ์ของ นพ.ชลน่าน ศรีแก้ว รัฐมนตรีว่าการกระทรวงสาธารณสุข เมื่อ เดือนพฤศจิกายน 2566 ระบุว่าจำนวนสะสมของผู้ใช้ ผู้เสพ และผู้ที่ติดยาเสพติดแล้วมีกว่า 1.5 ล้านคน
ขณะที่จำนวนเตียงรองรับผู้เสพคือผู้ป่วยขณะนี้มีอยู่ประมาณ 11,500 เตียง แบ่งเป็น
- สบยช. (โรงพยาบาลธัญญารักษ์ จ.ปทุมธานี) 670 เตียง
- โรงพยาบาลธัญญารักษ์เชียงใหม่ 350 เตียง
- โรงพยาบาลธัญญารักษ์แม่ฮ่องสอน 90 เตียง
- โรงพยาบาลธัญญารักษ์ขอนแก่น 240 เตียง
- โรงพยาบาลธัญญารักษ์อุดรธานี 120 เตียง
- โรงพยาบาลธัญญารักษ์สงขลา 220 เตียง
- โรงพยาบาลธัญญารักษ์ปัตตานี 120 เตียง
มีโรงพยาบาลชุมชนประสงค์จัดตั้ง “มินิธัญญารักษ์” 146 แห่ง รองรับผู้ป่วยยาเสพติดได้1,957 เตียง และหอผู้ป่วยจิตเวชทุกจังหวัดอีก 7,796 เตียง โดยในเดือนธันวามคม2566 มี “มินิธัญญารักษ์” ในโรงพยาบาลชุมชนแล้วจำนวน 47 แห่งใน 28 จังหวัด ซึ่งตามแผนควิกวินจะต้องมีครบทุกจังหวัดภายใน 100 วันนับจากเดือนพฤศจิกายนนี้
ส่วนช่องทางการรับผู้เสพเข้ารับการบำบัด
- ตำรวจส่งมาโดยส่งตรง
- ครอบครัว Walk in เข้ามา
- ได้รับการส่งต่อจากโรงพยาบาลอื่น
ด้าน รศ.พญ.รัศมน กัลยาศิริ ผู้อำนวยการศูนย์ศึกษาปัญหาการเสพติด (ศศก.) มองว่าหากรัฐมีนโยบายเช่นนี้ออกมาจำนวนผู้ต้องโทษคดียาเสพติดก็จะลดลง แต่ในขณะเดียวกันจำนวนของผู้ที่ต้องเข้าสู่ระบบการบำบัดก็จะเพิ่มมากขึ้น จึงต้องเพิ่มระบบการบำบัดให้มีเพียงพอและทั่วถึงไป ทั้งนี้เป็นห่วงเรื่องภาระงานบุคลากรที่ต้องแบ่งมาดูกลุ่มผู้ป่วยจากยาเสพติดซึ่งอาจจะกระทบกับการดูแล โรคอื่น ๆ
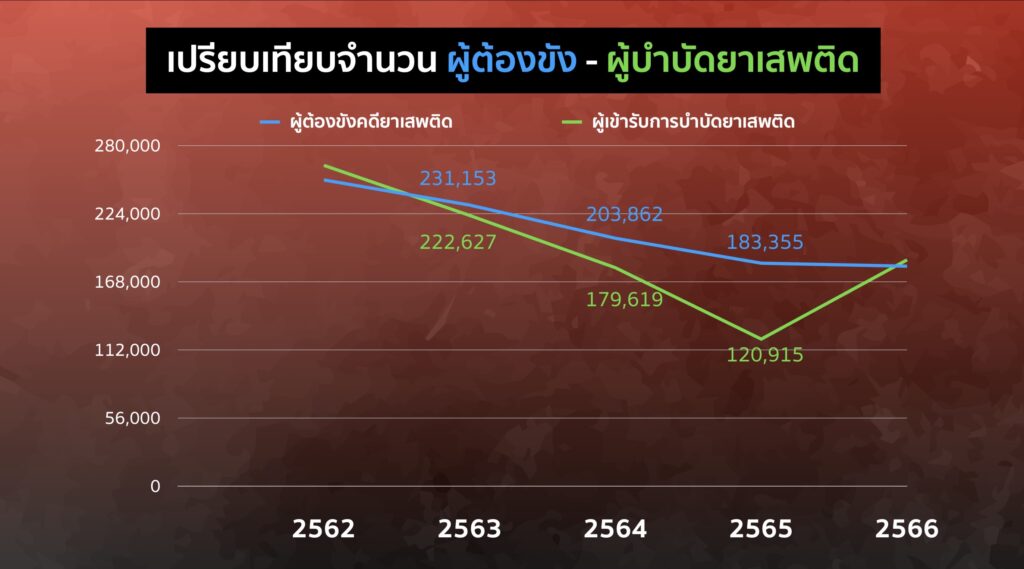
ย้อนกลับไปผลจากประมวลกฎหมายยาเสพติด ที่มีการปรับปรุงใหม่ใน พ.ศ. 2564 กำหนดผู้เสพคือผู้ป่วย ทำให้จำนวนผู้ต้องขังคดียาเสพติดลดอย่างเห็นได้ชัด
- ปี 2561 มีผู้ต้องขังคดียาเสพติด 245,080 คน
- ปี 2562 มีผู้ต้องขังคดียาเสพติด 251,840 คน
- ปี 2563 มีผู้ต้องขังคดียาเสพติด 231,153 คน
- ปี 2564 มีผู้ต้องขังคดียาเสพติด 203,862 คน*
- ปี 2565 มีผู้ต้องขังคดียาเสพติด 183,355 คน
- ปี 2566 มีผู้ต้องขังคดียาเสพติด 180,896 คน
ข้อมูล ณ วันที่ 1 พ.ย. 2566 ที่มา: กรมราชทัณฑ์
อย่างไรก็ตามข้อมูลจากกระทรวงสาธารณสุขพบว่า จำนวนผู้เข้ารับการบำบัดผู้ติดยาเสพติดทั้งประเทศ ก่อนหน้าปี 2564 มีมากกว่า หลังแก้ประมวลกฎหมายยาเสพติด “ผู้เสพคือผู้ป่วย” แต่ก็เริ่มเห็นแนวโน้มมีผู้เข้ารับการบำบัดมากขึ้น
- ปี 2652 มีผู้เข้ารับการบำบัดผู้ติดยาเสพติด 263,834 คน
- ปี 2563 มีผู้เข้ารับการบำบัดผู้ติดยาเสพติด 222,627 คน
- ปี 2564 มีผู้เข้ารับการบำบัดผู้ติดยาเสพติด 179,619 คน
- ปี 2565 มีผู้เข้ารับการบำบัดผู้ติดยาเสพติด 120,915 คน
- ปี 2566 มีผู้เข้ารับการบำบัดผู้ติดยาเสพติด 186,104 คน
ข้อมูล ณ วันที่ 1 พ.ย. 2566 ที่มา: กระทรวงสาธารณสุข
กำลังคน ถือเป็นอีกส่วนสำคัญในการดำเนินการตามนโยบายที่ได้มีการวางเอาไว้บุคลากรจะที่เข้ามาดูแลผู้ป่วยจากยาเสพติดจะมีเพียงพอหรือไม่ นพ.สรายุทธ์ บุญชัยพานิชวัฒนา ผอ.สบยช. ยอมรับมีความตึงตัว แต่มีการบริหารจัดการเพิ่มกรอบเพิ่มตำแหน่งไปแล้วในบางแห่ง และเร่งอบรมบุคลากรทางการแพทย์ทุกสาขาวิชาชีพ เพื่อให้มีความรู้ในการดูแล บำบัด รักษา และฟื้นฟูผู้ติดยาเสพติดได้ รวมทั้งพัฒนาระบบการให้คำปรึกษาจากจิตแพทย์ อายุรแพทย์ และแพทย์เฉพาะทางอื่นไปพร้อมกัน
“เราขยายเตียงแล้วจากนโยบายนี้ การขยายเตียงก็มีข้อจำกัดเรื่องกรอบอัตรากำลังแต่จะไม่ลดทอนการบำบัดและการฟื้นฟู”
นพ.สรายุทธ์ กล่าว
พญ.อัมพร เบญจพลพิทักษ์ รักษาราชการแทนอธิบดีกรมการแพทย์ ย้ำว่าชุมชนจะมีบทบาทสำคัญ ที่จะส่งเสริมกลไกการดูแลทางสังคม และจิตใจ ซึ่งยังจำเป็นที่ต้องแสวงหาความร่วมมือจากทุกฝ่าย ทั้งจากฝ่ายความมั่นคง และฝ่ายปกครองในพื้นที่ผ่านผู้ว่าราชการจังหวัด ทำให้มีภาคส่วนจากท้องถิ่นเข้ามาช่วยสนับสนุน และทำงานกันอย่างเต็มที่
แม้สถานบำบัดผู้เสพจากยาเสพติดเป็นหัวใจสำคัญของนโยบายผู้เสพคือผู้ป่วย แต่ย้ำว่าการเสพติดก็เหมือนอาการป่วยของโรคเรื้อรังที่อาจต้องรักษาต่อเนื่อง เพราะผู้ป่วยก็มีโอกาสที่จะหันกลับไปเสพซ้ำ “ประสิทธิภาพของสถานบำบัด” และ “ความร่วมมือจากชุมชน” จึงเป็นโจทย์ท้าทายทั้งคู่




